ФІЛГРАСТИМ-ВІСТА
-
Україна Товариство з обмеженою відповідальністю "БУСТ ФАРМА"Форма выпуска: розчин для ін’єкцій або інфузій по 30 млн МО/0,5 мл; по 0,5 мл (30 млн МО) у попередньо наповненому шприці, з пристроєм для безпечного введення; по 5 попередньо наповнених шприців з пристроєм для безпечного введення у пачціСостав: 1 попередньо наповнений шприц (0,5 мл розчину) містить філграстиму 300 мкг (30 млн МО)Условия отпуска: за рецептомНомер регистрационного свидетельства: UA/20634/01/01код АТХ: L03AA02Срок годности: 2,5 роки
-
Україна Товариство з обмеженою відповідальністю "БУСТ ФАРМА"Форма выпуска: розчин для ін’єкцій або інфузій по 48 млн МО/0,8 мл; по 0,8 мл (48 млн МО) у попередньо наповненому шприці, з пристроєм для безпечного введення; по 5 попередньо наповнених шприців з пристроєм для безпечного введення у пачціСостав: 1 попередньо наповнений шприц (0,8 мл розчину) містить філграстиму 480 мкг (48 млн МО)Условия отпуска: за рецептомНомер регистрационного свидетельства: UA/20634/01/02код АТХ: L03AA02Срок годности: 2,5 роки
ІНСТРУКЦІЯ
для медичного застосування лікарського засобу
ФІЛГРАСТИМ-ВІСТА
(FILGRASTIM-VISTA)
Склад:
діюча речовина: філграстим;
1 попередньо наповнений шприц (0,5 мл розчину) містить філграстиму 300 мкг (30 млн МО);
1 попередньо наповнений шприц (0,8 мл розчину) містить філграстиму 480 мкг (48 млн МО);
допоміжні речовини: кислота оцтова льодяна, полісорбат 80, натрію гідроксид, сорбіт, вода для ін’єкцій.
Лікарська форма. Розчин для ін’єкцій або інфузій.
Основні фізико-хімічні властивості: розчин безбарвний та прозорий.
Фармакотерапевтична група. Імуностимулятори. Колонієстимулювальні фактори. Філграстим. Код АТХ L03A A02.
Фармакологічні властивості
Фармакодинаміка
Людський гранулоцитарний колонієстимулювальний фактор (Г-КСФ) є глікопротеїном, який регулює вироблення та вивільнення функціональних нейтрофілів з кісткового мозку. ФІЛГРАСТИМ-ВІСТА, що містить r-metHuG-CSF (філграстим), викликає помітне збільшення кількості нейтрофілів периферичної крові протягом двадцяти чотирьох годин з незначним підвищенням кількості моноцитів. У деяких пацієнтів із синдромом хронічної нейтропенії (СХН) філграстим також може спричинити незначне збільшення кількості циркулюючих еозинофілів і базофілів порівняно з початковим рівнем; деякі з цих пацієнтів можуть мати еозинофілію або базофілію ще до лікування. Підвищення кількості нейтрофілів є дозозалежним при рекомендованих дозах. Нейтрофіли, що утворюються у відповідь на філграстим, демонструють нормальну або посилену функцію, як показали тести хемотаксичної та фагоцитарної функції. Після припинення терапії філграстимом кількість циркулюючих нейтрофілів зменшується на 50 % протягом 1–2 днів і досягає нормального рівня протягом 1–7 днів.
Застосування філграстиму у пацієнтів, які проходять курс цитотоксичної хіміотерапії, сприяє значному зниженню частоти, тяжкості і тривалості нейтропенії та фебрильної нейтропенії. Лікування філграстимом значно скорочувало тривалість фебрильної нейтропенії, застосування антибіотиків і госпіталізації після індукційної хіміотерапії гострого мієлолейкозу або мієлоаблативної терапії з наступною трансплантацією кісткового мозку. Захворюваність на лихоманку та кількість задокументованих випадків інфекції не зменшувалися. Тривалість лихоманки не зменшувалася у пацієнтів, які проходили мієлоаблативну терапію з наступною трансплантацією кісткового мозку.
Застосування філграстиму, окремо або після хіміотерапії, стимулює переміщення гемопоетичних клітин-попередників у периферичну кров. Ці автологічні клітини-попередники периферичної крові можуть бути зібрані та введені після високодозової цитотоксичної терапії замість або на додаток до трансплантації кісткового мозку. Інфузія клітин-попередників периферичної крові прискорює відновлення кровотворення, зменшуючи тривалість ризику геморагічних ускладнень і потребу в трансфузії тромбоцитів. У реципієнтів алогенних клітин-попередників периферичної крові, мобілізованих філграстимом, значно швидше відбувалося гематологічне відновлення, що значно скорочувало час до непідтримуваного відновлення тромбоцитів порівняно з алогенною трансплантацією кісткового мозку.
Одне ретроспективне європейське дослідження, що оцінювало використання Г-КСФ після алогенної трансплантації кісткового мозку у пацієнтів з гострими лейкозами, показало підвищення ризику реакції «трансплантат проти хазяїна» (РТПХ), смертності, пов’язаної з лікуванням (СПЛ), і смертності при введенні Г-КСФ. В окремому ретроспективному міжнародному дослідженні за участю пацієнтів з гострим і хронічним мієлолейкозом не спостерігалося впливу на ризик РТПХ, СПЛ і смертність. Метааналіз алогенних досліджень трансплантації, зокрема результатів дев’яти проспективних рандомізованих досліджень, 8 ретроспективних досліджень і 1 контрольованого дослідження, не виявив впливу на ризики гострої РТПХ, хронічної РТПХ або ранньої смертності, пов’язаної з лікуванням.
|
Відносний ризик (95 % ДІ [довірчий інтервал]) хвороби «трансплантат проти хазяїна» (РТПХ) та смертності, пов’язаної з лікуванням (СПЛ) Після лікування Г-КСФ після трансплантації кісткового мозку |
|||||
|
Публікація |
Період дослідження |
Кількість |
Гостра РТПХ II–IV ступеня |
Хронічна РТПХ |
СПЛ |
|
Метааналіз (2003) |
1986–2001a |
1198 |
1,08 (0,87, 1,33) |
1,02 (0,82, 1,26) |
0,70 (0,38, 1,31) |
|
Європейське ретроспективне дослідження (2004) |
1992–2002b |
1789 |
1,33 (1,08, 1,64) |
1,29 (1,02, 1,61) |
1,73 (1,30, 2,32) |
|
Міжнародне ретроспективне дослідження (2006) |
1995–2000b |
2110 |
1,11 (0,86, 1,42) |
1,10 (0,86, 1,39) |
1,26 (0,95, 1,67) |
а Аналіз включає дослідження, пов’язані з трансплантацією кісткового мозку протягом цього періоду; деякі дослідження використовували Г-КСФ.
b Аналіз включає пацієнтів, які отримували трансплантацію кісткового мозку протягом цього періоду.
Використання філграстиму для мобілізації клітин-попередників периферичної крові у здорових донорів перед алогенною трансплантацією клітин-попередників периферичної крові. У нормальних донорів доза 10 мкг/кг/день, що вводиться підшкірно протягом 4–5 днів поспіль, дозволяє зібрати ≥ 4 × 106 CD34+ клітин / кг маси тіла реципієнта у більшості донорів після двох лейкаферезів.
Застосування філграстиму пацієнтам, дітям або дорослим, із СХН (тяжка вроджена, циклічна та ідіопатична нейтропенія) викликає стійке підвищення абсолютної кількості нейтрофілів у периферичній крові і зменшення інфекції та пов’язаних із нею ускладнень. Застосування філграстиму у пацієнтів з ВІЛ-інфекцією підтримує нормальну кількість нейтрофілів, що дозволяє планово приймати противірусні та/або інші мієлосупресивні препарати. Немає доказів того, що у пацієнтів із ВІЛ-інфекцією, які лікуються філграстимом, збільшується реплікація ВІЛ.
Як і інші гемопоетичні фактори росту, Г-КСФ продемонстрував in vitro стимулювальні властивості на ендотеліальних клітинах людини.
Фармакокінетика
Було показано, що кліренс філграстиму відповідає фармакокінетиці першого порядку як після підшкірного, так і внутрішньовенного введення. Період напіввиведення філграстиму з сироватки становить приблизно 3,5 години, кліренс — приблизно 0,6 мл/хв/кг. Безперервна інфузія філграстиму протягом періоду до 28 днів пацієнтам, які одужують після автологічної трансплантації кісткового мозку, не призвела до накопичення лікарського засобу, а період напіввиведення був порівнянним. Існує позитивна лінійна кореляція між дозою і концентрацією філграстиму в сироватці крові незалежно від того, вводиться він внутрішньовенно чи підшкірно. Після підшкірного введення рекомендованих доз сироваткові концентрації підтримувалися вище 10 нг/мл протягом 8–16 годин. Об’єм розподілу в крові становить приблизно 150 мл/кг.
Клінічні характеристики
Показання
- Для скорочення тривалості нейтропенії і зменшення частоти фебрильної нейтропенії у хворих, які отримують цитотоксичну хіміотерапію з приводу злоякісних захворювань (за винятком хронічного мієлолейкозу і мієлодиспластичного синдрому).
- Для скорочення тривалості нейтропенії у хворих, які отримують мієлоаблативну терапію з подальшою трансплантацією кісткового мозку, з високим ризиком пролонгованої тяжкої нейтропенії.
- Для мобілізації стовбурових клітин периферичної крові (СКПК).
- Для довготривалої терапії з метою збільшення кількості нейтрофілів і зменшення частоти і тривалості інфекційних ускладнень у дітей та дорослих з тяжкою уродженою, періодичною або ідіопатичною нейтропенією (абсолютна кількість нейтрофілів ≤ 0,5×109/л) і тяжкими або рецидивними інфекціями в анамнезі.
- Для зменшення ризику бактеріальних інфекцій при стійкій нейтропенії (абсолютна кількість нейтрофілів ≤ 1,0×109/л) у пацієнтів з розгорнутою стадією ВІЛ-інфекції у разі неефективності інших засобів контролю нейтропенії.
Протипоказання. Гіперчутливість до діючої речовини або будь-якої з допоміжних речовин.
Особливі заходи безпеки
Залишки невикористаного лікарського засобу слід утилізувати згідно з чинними вимогами.
Шприци з пристроєм для безпечного введення утилізувати згідно з чинними вимогами.
Взаємодія з іншими лікарськими засобами та інші види взаємодій
Безпека та ефективність введення філграстиму в один і той же день з мієлосупресивними цитотоксичними засобами не встановлені. Через чутливість мієлоїдних клітин, що діляться швидко, до мієлосупресивної цитотоксичної хіміотерапії призначати філграстим менше ніж за 24 години до або раніше ніж через 24 години після введення цих засобів не рекомендується. Попередні дані, одержані від невеликої кількості пацієнтів, які одночасно отримували філграстим і 5-фторурацил, свідчать про ризик посилення тяжкості нейтропенії. Можлива взаємодія з іншими гемопоетичними факторами росту і цитокінами не вивчалась в клінічних дослідженнях.
Враховуючи той факт, що літій стимулює вихід нейтрофілів, можливе посилення дії філграстиму при комбінованому застосуванні. Хоча дослідження такої взаємодії не проводились, не існує доказів шкідливого впливу цієї взаємодії.
Особливості застосування
Гіперчутливість
Реакції гіперчутливості, зокрема анафілактичні реакції, спостерігали у пацієнтів на початку або при подальшому лікуванні філграстимом. У разі виникнення клінічно значущих реакцій гіперчутливості застосування філграстиму слід припинити і надалі не поновлювати. Не призначати філграстим пацієнтам із гіперчутливістю до філграстиму або пегфілграстиму в анамнезі.
Побічні реакції з боку легень
Повідомляли про побічні реакції з боку легень, зокрема інтерстиціальну хворобу легень, після введення Г-КСФ. Пацієнти з легеневими інфільтратами або пневмонією в недавньому анамнезі мають вищий ризик виникнення таких реакцій. Поява симптомів з боку дихальної системи, таких як кашель, гарячка та задишка в поєднанні з рентгенологічними ознаками легеневих інфільтратів і погіршенням легеневої функції, можуть бути першими ознаками гострого респіраторного дистрес-синдрому (ГРДС). Необхідно припинити застосування філграстиму і призначити відповідне лікування.
Гломерулонефрит
Повідомлялося про розвиток гломерулонефриту у пацієнтів, які отримували філграстим і пегфілграстим. Зазвичай гломерулонефрит зникав після зниження дози або припинення застосування філграстиму і пегфілграстиму. Рекомендується регулярне проведення аналізу сечі.
Синдром капілярного витоку
Повідомляли про випадки синдрому капілярного витоку після застосування Г‑КСФ. Цей стан характеризується гіпотензією, гіпоальбумінемією, набряком та загустінням крові і може становити загрозу життю у разі відсутності своєчасного лікування. Стан пацієнтів, у яких розвиваються симптоми синдрому капілярного витоку, необхідно ретельно контролювати та забезпечити їм стандартне симптоматичне лікування і, якщо потрібно, інтенсивну терапію.
Спленомегалія та розрив селезінки
Зазвичай асимптоматичні випадки спленомегалії та поодинокі випадки розриву селезінки було зафіксовано у пацієнтів та здорових донорів, яким застосовували філграстим. Декілька випадків розриву селезінки були летальними. У зв’язку з цим у таких пацієнтів рекомендується контролювати розміри селезінки (наприклад, клінічний огляд, УЗД). Слід зважати на можливість розриву селезінки у донорів і/або пацієнтів, які повідомляють про біль у верхній лівій частині живота або в лівому плечі. Зменшення дози філграстиму сповільнювало або зупиняло збільшення селезінки у пацієнтів з тяжкою хронічною нейтропенією, а 3 % хворих була потрібна спленектомія.
Ріст злоякісних клітин
Г‑КСФ може спричиняти ріст мієлоїдних клітин in vitro. Аналогічні ефекти можливі і для деяких немієлоїдних клітин.
Мієлодиспластичний синдром або хронічний мієлоїдний лейкоз
Безпека та ефективність застосування філграстиму хворим із мієлодиспластичним синдромом або хронічним мієлолейкозом не встановлені. Філграстим не рекомендується до застосування при цих захворюваннях. Особливу увагу потрібно звертати на диференційну діагностику бластного кризу при хронічному мієлолейкозі та гострого мієлолейкозу. Гострий мієлоїдний лейкоз
Безпека та ефективність застосування філграстиму хворим із вторинним гострим мієлолейкозом досліджені недостатньо, тому призначати їм філграстим слід з обережністю. Не встановлені безпека та ефективність застосування філграстиму при гострому мієлолейкозі de novo у хворих віком до 55 років у разі прогностично сприятливих цитогенетичних факторів [t (8;21), t (15;17) та inv (16)].
Тромбоцитопенія
Повідомляли про випадки тромбоцитопенії у пацієнтів, які отримували філграстим. Потрібно ретельно контролювати кількість тромбоцитів, особливо протягом перших кількох тижнів лікування філграстимом. Якщо у пацієнтів із тяжкою хронічною нейтропенією розвивається тромбоцитопенія (кількість тромбоцитів < 100×109/л), слід розглянути питання про тимчасове припинення застосування філграстиму або зменшення його дози.
Лейкоцитоз
У менш ніж 5 % онкологічних хворих, що одержували філграстим у дозах понад 0,3 млн МО / кг на добу (3 мкг/кг на добу), число лейкоцитів збільшувалося до 100×109/л і більше. Жодних побічних реакцій, що безпосередньо були пов’язані з таким лейкоцитозом, не описано. Проте, враховуючи ризик, пов’язаний з високим лейкоцитозом, під час лікування філграстимом необхідно регулярно контролювати кількість лейкоцитів. Якщо після очікуваного зниження кількості лейкоцитів їхня чисельність перевищить 50×109/л, лікування філграстимом слід негайно припинити. Однак якщо філграстим застосовується для мобілізації СКПК, його відміняють або знижують дозу при перевищенні кількості лейкоцитів 70×109/л.
Імуногенність
Як і у всіх терапевтичних білків, існує можливість проявів імуногенності. Швидкість вироблення антитіл проти філграстиму зазвичай низька. Поява зв’язувальних антитіл відбувається очікувано, як і при застосуванні інших біологічних засобів; однак на сьогодні немає даних щодо їхньої нейтралізуючої активності.
Аортит
Були отримані повідомлення про розвиток аортиту після застосування Г-КСФ у здорових осіб і в онкохворих. Симптоми можуть включати гарячку, біль у животі, нездужання, біль у спині і можуть супроводжуватися підвищенням рівня маркерів запалення (наприклад С-реактивного білка, кількості лейкоцитів). У більшості випадків аортит діагностували за допомогою комп’ютерної томографії, і він зазвичай зникав після припинення застосування Г‑КСФ.
Особливості застосування, пов’язані з супутніми захворюваннями
Серпоподібноклітинна аномалія та серпоподібноклітинна анемія
У пацієнтів із серпоподібноклітинною аномалією еритроцитів або серпоподібноклітинною анемією на фоні застосування філграстиму спостерігалися випадки серпоподібноклітинного кризу, іноді з летальним наслідком. Тому хворим із серпоподібноклітинною аномалією еритроцитів або серпоподібноклітинною анемією філграстим слід призначати з обережністю.
Остеопороз
Пацієнтам із супутнім остеопорозом, які отримують безперервну терапію філграстимом протягом більше 6 місяців, показаний контроль щільності кісткової тканини.
Особливі застереження щодо пацієнтів із онкологічними захворюваннями
Не слід призначати філграстим для збільшення дозування цитотоксичної хіміотерапії понад встановлені межі.
Ризик, пов’язаний із високодозовою хіміотерапією
Особливу обережність слід виявляти при лікуванні хворих, які одержують високодозову хіміотерапію, оскільки в цих випадках результативність лікування не встановлена, тоді як підвищені дози хіміопрепаратів виявляли більш виражену токсичність, призводячи до розвитку серцевих, легеневих, неврологічних і дерматологічних реакцій (див. інструкцію для медичного застосування відповідного хіміотерапевтичного засобу).
Вплив хіміотерапії на еритроцити та тромбоцити
Монотерапія філграстимом не запобігає тромбоцитопенії та анемії, зумовленим мієлосупресивною хіміотерапією. Через можливість застосування більш високих доз хіміопрепаратів (наприклад, повні дози відповідно до схем) хворий може піддаватися більш високому ризику розвитку тромбоцитопенії та анемії, тому рекомендується регулярно визначати кількість тромбоцитів і гематокрит. З особливою обережністю слід застосовувати однокомпонентні або комбіновані хіміотерапевтичні схеми, які можуть спричинити тяжку тромбоцитопенію.
Застосування СКПК, мобілізованих за допомогою філграстиму, зменшує вираженість і тривалість тромбоцитопенії після мієлосупресивної або мієлоаблативної хіміотерапії.
Мієлодиспластичний синдром і гострий мієлоїдний лейкоз у хворих на рак молочної залози та легенів
У обсерваційному постмаркетинговому дослідженні мієлодиспластичний синдром (МДС) і гострий мієлоїдний лейкоз (ГМЛ) були пов’язані із застосуванням пегфілграстиму, альтернативного Г-КСФ, у поєднанні з хіміотерапією та/або променевою терапією у пацієнтів з раком молочної залози та легенів. Подібного зв’язку між філграстимом і МДС/ГМЛ не спостерігалося. Однак пацієнти з раком молочної залози та пацієнти з раком легенів повинні перебувати під наглядом щодо ознак та симптомів МДС/ГМЛ.
Інші особливі застереження
Дія філграстиму у хворих зі значно зниженою кількістю мієлоїдних клітин-попередників не вивчалася. Філграстим збільшує кількість нейтрофілів, впливаючи, перш за все, на клітини-попередники нейтрофілів. Тому у хворих з незначною кількістю клітин-попередників (наприклад у тих, хто піддавався інтенсивній променевій терапії або хіміотерапії, а також при пухлинній інфільтрації кісткового мозку) ступінь збільшення кількості нейтрофілів може бути знижений.
Іноді у хворих, які одержували високодозову хіміотерапію з подальшою автологічною трансплантацією кісткового мозку, відзначалися судинні порушення, зокрема венооклюзійна хвороба та порушення водного обміну.
Відомо про розвиток реакції «трансплантат проти хазяїна» з летальним наслідком у хворих, які застосовували гранулоцитарний колонієстимулювальний фактор після алогенної трансплантації кісткового мозку.
Повідомляли про підвищену гемопоетичну активність кісткового мозку у відповідь на лікування гранулоцитарним колонієстимулювальним фактором, що проявлялась у тимчасово позитивних результатах сканування кісток. Це слід враховувати при інтерпретації результатів сканування кісток.
Особливі застереження щодо пацієнтів, у яких проводять мобілізацію СКПК
Мобілізація
Проспективне рандомізоване порівняння двох рекомендованих методів мобілізації (лише філграстим або філграстим у комбінації з мієлосупресивною хіміотерапією) у одній і тій же популяції хворих не проводили. Індивідуальні особливості хворих у різних дослідженнях і ступінь розходження результатів лабораторного визначення кількості CD34+-клітин утруднюють безпосереднє порівняння результатів цих досліджень. Тому оптимальний метод рекомендувати важко. Метод мобілізації слід обирати залежно від мети лікування хворого.
До призначення цитотоксичних засобів
У хворих, яким в минулому проводили активну мієлосупресивну терапію, може не відбуватися достатньої активації СКПК до рекомендованого мінімального рівня (≥ 2,0×106 CD34+-клітин/кг) або прискорення нормалізації кількості тромбоцитів. Деякі цитостатики мають особливу токсичність щодо клітин-попередників гемопоезу і можуть негативно впливати на їх мобілізацію. Такі лікарські засоби, як мелфалан, кармустин і карбоплатин, якщо їх застосовували протягом тривалого часу до спроб мобілізації стовбурових клітин, можуть знижувати її ефективність. Однак застосування мелфалану, карбоплатину або кармустину сумісно з філграстимом виявилося ефективним при активації стовбурових клітин. Якщо планується трансплантація СКПК, рекомендується запланувати мобілізацію стовбурових клітин на ранній стадії курсу лікування. Особливу увагу слід звернути на кількість стовбурових клітин, активованих у таких хворих до високодозової хіміотерапії. Якщо результати мобілізації відповідно до вищенаведених критеріїв є недостатніми, слід розглянути альтернативні види лікування, які не вимагають застосування клітин-попередників.
Оцінка кількості мобілізованих стовбурових клітин периферичної крові
Оцінюючи кількість СКПК, мобілізованих у хворих за допомогою філграстиму, слід приділити особливу увагу методу кількісного визначення. Результати протокового цитометричного аналізу кількості CD34+-клітин відрізняються залежно від конкретної методики, тому слід з обережністю ставитися до рекомендацій стосовно їх кількості, що ґрунтуються на дослідженнях, проведених в інших лабораторіях. Результати статистичного аналізу зв’язку кількості введених CD34+-клітин і швидкості нормалізації кількості тромбоцитів після проведення хіміотерапії із застосуванням високих доз хіміопрепаратів свідчать про складну, але постійну залежність. Рекомендована мінімальна кількість СКПК становить ≥ 2,0×106 CD34+-клітин/кг і базується на опублікованих даних про досвід належного відновлення гематологічних показників. Кількість клітин-попередників, більша за це значення, судячи з усього, спричиняє більш швидку нормалізацію, тоді як кількість, менша за вказану, — більш повільну нормалізацію складу крові.
Особливі застереження щодо здорових донорів, у яких проводять мобілізацію СКПК Мобілізація СКПК не забезпечує прямої клінічної користі для здорових донорів і повинна розглядатись лише з метою алогенної трансплантації стовбурових клітин.
Мобілізацію СКПК можна проводити у донорів лише у разі відповідності звичайним клінічним та лабораторним критеріям донорства стовбурових клітин, особливо слід звертати увагу на гематологічні показники і наявність інфекційних хвороб.
Безпека та ефективність застосування філграстиму здоровим донорам віком до 16 років або понад 60 років не оцінювалися.
Транзиторна тромбоцитопенія (кількість тромбоцитів менше 100×109/л) після застосування філграстиму і проведення лейкаферезу спостерігалась у 35 % досліджуваних осіб. Серед них було 2 випадки тромбоцитопенії менше 50×109/л, що пов’язали з проведенням процедури лейкаферезу.
За необхідності проведення більш ніж одного лейкаферезу особливу увагу потрібно звертати на донорів, у яких кількість тромбоцитів до лейкаферезу становить менше 100×109/л; загалом аферез не слід проводити, якщо кількість тромбоцитів менше 75×109/л. Лейкаферез не слід проводити у донорів, яким призначені антикоагулянти або у яких є порушення гемостазу.
За донорами, які приймають Г-КСФ для мобілізації СКПК, потрібно спостерігати до нормалізації гематологічних показників.
У донорів, які отримують Г-КСФ, спостерігалися тимчасові цитогенетичні порушення. Значущість цих змін невідома. Однак не виключений ризик стимуляції злоякісного мієлоїдного клону. Центрам аферезу рекомендується реєструвати і проводити спостереження за донорами стовбурових клітин протягом принаймні 10 років для забезпечення моніторингу довгострокової безпеки.
Особливі застереження щодо реципієнтів алогенних СКПК, мобілізованих філграстимом
Наявні дані свідчать про те, що імунологічній взаємодії алогенних СКПК і реципієнта властивий більший ризик розвитку гострої та хронічної реакції «трансплантат проти хазяїна» порівняно з трансплантацією кісткового мозку.
Особливі застереження щодо пацієнтів із тяжкою хронічною нейтропенією
Не слід призначати філграстим пацієнтам із тяжкою формою вродженої нейтропенії, у яких розвивається лейкоз або які мають ознаки розвитку лейкозу.
Визначення кількості клітин крові
Можливі й інші зміни формули крові, зокрема анемія і тимчасове збільшення кількості мієлоїдних клітин-попередників, що вимагають ретельного контролю кількості клітин.
Трансформація у лейкоз або мієлодиспластичний синдром
Особливу обережність слід виявляти у разі діагностики тяжких хронічних нейтропеній. Потрібно відрізняти їх від інших гематологічних захворювань, таких як апластична анемія, мієлодисплазія та мієлолейкоз. До початку лікування слід провести розгорнутий аналіз крові з визначенням лейкоцитарної формули та кількості тромбоцитів, а також дослідити морфологічну картину кісткового мозку і каріотип.
У клінічних дослідженнях лише у невеликої кількості (3 %) пацієнтів з тяжкою хронічною нейтропенією, що отримували філграстим, спостерігалися мієлодиспластичний синдром (МДС) або лейкоз. Це спостереження було зроблено тільки у пацієнтів з уродженою нейтропенією. МДС і лейкоз є звичайними ускладненнями цього захворювання; їхній зв’язок із лікуванням філграстимом не визначений. У близько 12 % хворих з вихідною нормальною цитогенетикою при повторних дослідженнях виявились аномалії, зокрема моносомія 7. На сьогодні не встановлено, чи сприяє тривале лікування філграстимом розвитку цитогенетичних аномалій, МДС та лейкозу у пацієнтів з тяжкою хронічною нейтропенією. У таких пацієнтів рекомендується регулярно (приблизно кожні 12 місяців) проводити морфологічні та цитогенетичні дослідження кісткового мозку.
Інші особливі застереження
Слід виключити такі причини тимчасової нейтропенії, як вірусні інфекції.
У незначної кількості пацієнтів виявлялися гематурія та/або протеїнурія — для їх контролю слід регулярно проводити лабораторне дослідження сечі.
Безпека та ефективність застосування філграстиму новонародженим та хворим з автоімунною нейтропенією не встановлені.
Особливі застереження щодо пацієнтів із ВІЛ-інфекцією
Визначення кількості клітин крові
Слід ретельно контролювати кількість нейтрофілів, особливо протягом перших кількох тижнів лікування філграстимом. У деяких пацієнтів вже після першої ін’єкції дуже швидко виявляється лікувальний ефект і кількість нейтрофілів значно збільшується. Рекомендується проводити контроль кількості нейтрофілів у перші 2–3 дні лікування філграстимом щоденно, потім — у перші два тижні лікування — не рідше 2 разів на тиждень і під час підтримувального лікування — щонайменше один раз на тиждень або на 2 тижні. Якщо доза філграстиму 30 млн МО (300 мкг) на добу вводиться пацієнту не щоденно, через деякий час починаються сильні коливання кількості нейтрофілів. Для визначення зменшення кількості нейтрофілів або дійсного мінімального їх рівня рекомендується брати для аналізу зразки крові пацієнта безпосередньо перед введенням чергової дози філграстиму.
Ризик, пов’язаний із застосуванням високих доз мієлосупресивних препаратів
Монотерапія філгастимом не запобігає тромбоцитопенії та анемії, зумовленим мієлосупресивною хіміотерапією. Через можливість застосування разом із філграстимом більшої кількості або більших доз хіміопрепаратів пацієнт може піддаватися більшому ризику розвитку тромбоцитопенії та анемії, у зв’язку з чим рекомендується регулярно визначати кількість клітин крові (див. вище).
Інфекції та злоякісні новоутворення, які спричиняють мієлосупресію
Нейтропенія може бути обумовлена інфільтрацією кісткового мозку збудниками опортуністичних інфекцій (такими як бактерії групи Mycobacterium avium) або пухлинами (лімфома). Таким пацієнтам, окрім призначення філграстиму для лікування нейтропенії, слід застосовувати специфічне лікування основного захворювання. Вплив філграстиму на нейтропенію, спричинену інфекційними збудниками або злоякісними пухлинами кісткового мозку, досліджений недостатньо.
Інші застереження
Відстежуваність. Для покращення відстежуваності гранулоцитарних колонієстимулювальних факторів у медичній картці пацієнта слід чітко зазначати торгову назву призначеного лікарського засобу та номер серії лікарського засобу, що вводиться. Важлива інформація про допоміжні речовини
Сорбіт. Лікарський засіб містить сорбіт. Слід враховувати адитивний ефект одночасного застосування лікарських засобів, що містять сорбіт (або фруктозу), і споживання сорбіту (або фруктози) з їжею.
Для внутрішньовенного введення. Пацієнтам із спадковою непереносністю фруктози (СНФ) не можна застосовувати філграстим, окрім випадків, коли це є вкрай необхідним. У немовлят і маленьких дітей (віком до 2 років) СНФ може бути ще не діагностована. Лікарські засоби для внутрішньовенного введення, що містять сорбіт/фруктозу, можуть загрожувати життю, тому їх не слід призначати цій категорії пацієнтів, за винятком випадків гострої клінічної необхідності та відсутності альтернативи. Перш ніж призначати цей лікарський засіб, потрібно з’ясувати докладний анамнез симптомів СНФ у кожного пацієнта.
Натрій. 1 попередньо наповнений шприц містить менш ніж 1 ммоль (23 мг) натрію, тобто лікарський засіб практично вільний від натрію.
Застосування у період вагітності або годування груддю
Вагітність. Дані щодо застосування філграстиму вагітним жінкам обмежені або відсутні. Дослідження на тваринах показали репродуктивну токсичність. Підвищена частота втрати ембріонів спостерігалася у тварин при багаторазових високих дозах та за наявності токсичності для самки. Існують повідомлення про проникнення філграстиму крізь плацентарний бар’єр. Філграстим не рекомендований у період вагітності.
Грудне годування. Невідомо, чи проникає філграстим або його метаболіти у грудне молоко людини. Не можна виключити ризик для новонароджених/немовлят, яких годують грудним молоком. Рішення про припинення годування грудьми або переривання/припинення терапії філграстимом слід приймати з урахуванням користі грудного вигодовування для дитини і користі лікування для жінки.
Фертильність. У дослідженнях на тваринах встановлено, що філграстим не впливає на їхню репродуктивну функцію та фертильність.
Здатність впливати на швидкість реакції при керуванні автотранспортом або іншими механізмами
Філграстим може незначно впливати на здатність керувати автотранспортом або працювати з іншими механізмами. Після застосування філграстиму може виникнути запаморочення (див. розділ «Побічні реакції»).
Спосіб застосування та дози
Лікування повинно проходити у співпраці з онкологічним центром, що має необхідне діагностичне обладнання, та фахівцями з достатнім досвідом роботи в сфері гематології і лікування із застосуванням гранулоцитарного колонієстимулювального фактора людини. Процедури мобілізації та аферезу клітин повинні проводити спеціалісти з достатнім досвідом роботи в цій галузі з адекватним моніторингом клітин-попередників гемопоезу.
Звичайна цитотоксична хіміотерапія
Дозування
Рекомендована доза філграстиму становить 0,5 млн МО (5 мкг) / кг маси тіла один раз на добу. Першу дозу слід вводити не раніше ніж через 24 години після закінчення курсу цитотоксичної хіміотерапії. В рандомізованих клінічних дослідженнях підшкірно вводили дозу 23 млн МО (230 мкг)/м2/добу (4,0–8,4 мкг / кг маси тіла на добу).
Лікарський засіб вводять щоденно доти, доки кількість нейтрофілів після очікуваного зниження не відновиться до нормальних значень. У хворих, які одержують цитотоксичну хіміотерапію з приводу солідних пухлин, лімфом і лімфолейкозу, очікувана тривалість терапії, необхідна для виконання цих критеріїв, становить до 14 днів. Після індукційної та консолідаційної терапії гострого мієлолейкозу тривалість лікування може значно збільшитися (до 38 днів) залежно від типу, доз і схеми цитотоксичної хіміотерапії, яку застосовують.
Звичайно тимчасове збільшення кількості нейтрофілів спостерігається через 1–2 дні після початку лікування філграстимом пацієнтів, які отримують цитотоксичну хіміотерапію. Проте для досягнення стабільного терапевтичного ефекту терапію філграстимом не слід переривати до того, як кількість нейтрофілів після очікуваного максимального зниження не відновиться до нормальних значень. Не рекомендується припиняти лікування передчасно, раніше очікуваного максимального зниження кількості нейтрофілів.
Спосіб застосування
Лікарський засіб можна вводити шляхом щоденних підшкірних ін’єкцій або щоденних коротких (30-хвилинних) внутрішньовенних інфузій на 5 % розчині глюкози. Більш бажаним є підшкірний шлях введення, оскільки є дані з клінічних випробувань разового застосування про те, що при внутрішньовенному введенні тривалість ефекту філграстиму може зменшуватися. Клінічна релевантність цих даних щодо багаторазового застосування не з’ясована. Шлях введення слід обирати залежно від особливостей кожного клінічного випадку.
Підшкірне введення
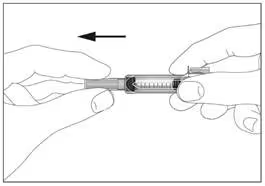 1
1 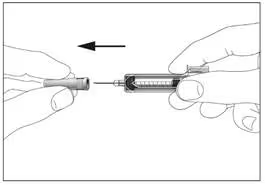 2
2
Шприц із пристроєм для безпечного введення та запобігання поранень голкою чи повторного використання (рис. 1, 2).
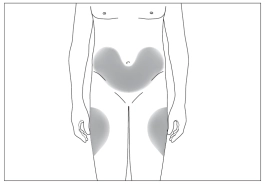 3
3 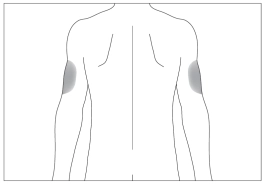 4
4
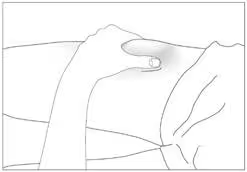
Переважні ділянки тіла для підшкірного введення (рис. 3, 4)
 5
5
 6
6
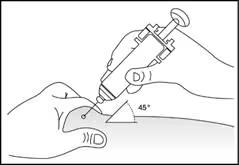
Підшкірне введення лікарського засобу (рис. 5–6).
1. Продезінфікувати місце введення серветкою, змоченою в спиртовому розчині. Затиснути ділянку шкіри між великим та вказівним пальцями, не стискаючи її (рис. 5).
2. Ввести голку на всю довжину в шкіру (рис. 6).
3. Злегка потягнути на себе поршень шприца, щоб перевірити, чи при введенні не проколено кровоносну судину. Якщо у шприці помічено кров, витягнути голку та ввести її повторно в іншу ділянку шкіри.
Слід вводити філграстим щоденно в один і той же час.
Для уникнення болю краще за все щоденно міняти місце введення.
 7
7
Шприци з пристроєм для безпечного введення
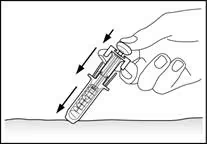
Вводити філграстим слід повільно та рівномірно, затиснувши шкіру між пальцями, до повного введення дози та зупинки руху поршня шприца.
Забороняється прикладати надмірну силу при натисканні на поршень.
Після введення лікарського засобу витягнути голку, продовжуючи натискати пальцем на поршень, а потім відпустити шкіру (рис. 7).
Після того як палець зняти з поршня, захисний пристрій шприца швидко опуститься на голку, щоб закрити її.
Для кожної наступної ін’єкції використовувати окремий шприц. Забороняється повторне введення філграстиму, що залишився у шприці.
Мієлоаблативна терапія з подальшою трансплантацією кісткового мозку
Дозування
Рекомендована початкова доза становить 1,0 млн МО (10 мкг) / кг маси тіла на добу. Першу дозу філграстиму слід вводити не раніше ніж через 24 години після проведення цитотоксичної хіміотерапії і не раніше ніж через 24 години після трансплантації кісткового мозку.
Після максимального зниження кількості нейтрофілів добова доза коригується залежно від зміни кількості нейтрофілів (див. табл. 1).
Таблиця 1
|
Кількість нейтрофілів |
Доза філграстиму |
|
> 1,0×109/л протягом 3 днів поспіль |
Зменшити до 0,5 млн МО (5 мкг)/кг/добу |
|
Потім, якщо абсолютна кількість нейтрофілів залишається > 1,0×109/л протягом наступних 3 днів поспіль |
Припинити застосування філграстиму |
|
Якщо під час лікування абсолютна кількість нейтрофілів знижується до рівня < 1,0×109/л, дозу філграстиму збільшити знову відповідно до вищенаведеної схеми. |
|
Спосіб застосування
Лікарський засіб можна вводити шляхом 30‑хвилинної чи 24-годинної внутрішньовенної інфузії або безперервної 24‑годинної підшкірної інфузії. Філграстим слід розводити у 20 мл 5 % розчину глюкози для інфузій.
Мобілізація стовбурових клітин периферичної крові у пацієнтів, які одержують мієлосупресивну або мієлоаблативну терапію з подальшою автологічною трансплантацією СКПК
Дозування
При застосуванні філграстиму як монотерапії для мобілізації СКПК рекомендована доза становить 1,0 млн МО (10 мкг) / кг на добу протягом 5–7 днів поспіль. Зазвичай досить одного або двох лейкаферезів на 5-й або 6-й день. У разі додаткового лейкаферезу застосування філграстиму в тій же дозі потрібно продовжувати до завершального лейкаферезу.
Для мобілізації СКПК після мієлосупресивної хіміотерапії рекомендована доза становить 0,5 млн МО (5 мкг) / кг на добу, починаючи з першого дня після завершення хіміотерапії і доти, доки кількість нейтрофілів після очікуваного максимального зниження не відновиться до нормальних значень. Лейкаферез слід проводити протягом періоду зростання абсолютної кількості нейтрофілів з менше 0,5×109/л до більше 5,0×109/л. Хворим, які не одержували інтенсивної хіміотерапії, іноді достатньо лише одного лейкаферезу. В інших випадках рекомендується проводити додаткові лейкаферези.
Спосіб застосування
При застосуванні філграстиму як монотерапії для мобілізації СКПК його можна вводити у вигляді безперервної 24-годинної підшкірної інфузії або шляхом підшкірної ін’єкції. Для інфузії лікарський засіб розводять у 20 мл 5 % розчину глюкози для інфузій. При застосуванні філграстиму для мобілізації СКПК після мієлосупресивної хіміотерапії його слід вводити шляхом підшкірної ін’єкції.
Мобілізація стовбурових клітин периферичної крові у здорових донорів для алогенної трансплантації СКПК
Дозування
Для мобілізації СКПК у здорових донорів філграстим слід вводити в дозі 1,0 млн МО (10 мкг) / кг на добу протягом 4–5 днів поспіль. Лейкаферез слід починати на 5-й день терапії і у разі потреби продовжити до 6-го дня з метою одержання 4×106 CD34+-клітин / кг маси тіла реципієнта.
Спосіб застосування
Філграстим слід вводити шляхом підшкірної ін’єкції.
Тяжка хронічна нейтропенія
Дозування
Уроджена нейтропенія. Рекомендована початкова доза становить 1,2 млн МО (12 мкг) / кг на добу одноразово або за кілька введень.
Ідіопатична або періодична нейтропенія. Рекомендована початкова доза становить 0,5 млн МО (5 мкг) / кг на добу одноразово або за кілька введень.
Корекція дози. Філграстим слід вводити щоденно шляхом підшкірної ін’єкції до досягнення і стабільного перевищення кількості нейтрофілів 1,5×109/л. Після досягнення терапевтичного ефекту визначають мінімальну ефективну дозу для підтримання цього рівня. Для підтримання необхідної кількості нейтрофілів потрібне тривале щоденне введення філграстиму. Через 1 або 2 тижні лікування початкову дозу можна подвоїти або зменшити вдвічі, залежно від ефекту терапії. Далі кожні 1–2 тижні проводять індивідуальну корекцію дози для підтримання середньої кількості нейтрофілів в діапазоні від 1,5×109/л до 10×109/л. Хворим з тяжкими інфекціями можна використовувати схему з більш швидким збільшенням дози. В клінічних дослідженнях у 97 % пацієнтів, які відповіли на лікування, повна відповідь спостерігалася після введення дози ≤ 2,4 млн МО (24 мкг) / кг на добу. Безпека застосування філграстиму при тривалому лікуванні пацієнтів з тяжкою хронічною нейтропенією дозами, що перевищують 2,4 млн МО (24 мкг) / кг на добу, не встановлена. Спосіб застосування
Уроджена, ідіопатична або періодична нейтропенія. Філграстим слід вводити шляхом підшкірної ін’єкції.
Пацієнти з ВІЛ-інфекцією
Дозування
Для усунення нейтропенії. Рекомендована початкова доза становить 0,1 млн МО (1 мкг) / кг на добу зі збільшенням дози максимально до 0,4 млн МО (4 мкг) / кг на добу до стійкої нормалізації кількості нейтрофілів (абсолютна кількість нейтрофілів більше 2,0×109/л). В клінічних дослідженнях більше 90 % пацієнтів відповіли на це дозування, досягнувши відновлення кількості нейтрофілів в середньому за 2 доби.
Незначній кількості пацієнтів (менше 10 %) була необхідна доза до 1 млн МО (10 мкг) / кг на добу для усунення нейтропенії.
Для підтримання нормальної кількості нейтрофілів. Після усунення нейтропенії визначають мінімальну ефективну дозу філграстиму для підтримання нормальної кількості нейтрофілів. Рекомендується починати з введення 30 млн МО (300 мкг) на добу через день. Надалі може бути потрібна індивідуальна корекція дози залежно від рівня нейтрофілів у пацієнта для підтримання кількості нейтрофілів більше 2,0×109/л. В клінічних дослідженнях доза 30 млн МО (300 мкг) на добу з 1 по 7 день тижня була достатньою для підтримання абсолютної кількості нейтрофілів більше 2,0×109/л з середньою частотою введення 3 рази на тиждень. Для підтримання абсолютної кількості нейтрофілів більше 2,0×109/л може бути потрібне тривале застосування філграстиму.
Спосіб застосування
Усунення нейтропенії або підтримання нормальної кількості нейтрофілів. Філграстим слід вводити шляхом підшкірної ін’єкції.
Особливі категорії пацієнтів
Пацієнти літнього віку
Клінічні дослідження філграстиму включали невелику кількість пацієнтів літнього віку, але спеціальних досліджень застосування цій групі хворих не проводилось. Таким чином, специфічних рекомендацій щодо дозування зробити не можна.
Пацієнти з порушенням функції нирок або печінки
Пацієнти з тяжкими порушеннями функції нирок або печінки не потребують корекції дози, оскільки дослідження продемонстрували, що їхні фармакокінетичні та фармакодинамічні показники подібні до таких у здорових добровольців.
Діти з тяжкою хронічною нейтропенією та онкологічними захворюваннями
65 % пацієнтів, що брали участь у програмі клінічних досліджень лікування тяжкої хронічної нейтропенії, були віком до 18 років. Ефективність лікування була очевидна для цієї вікової групи, яка включала більшість пацієнтів з уродженою нейтропенією. Не було різниці в профілях безпеки для дітей, що лікувались від тяжкої хронічної нейтропенії. Клінічні дослідження продемонстрували однакову ефективність та безпеку філграстиму для дорослих і дітей, які отримували цитотоксичну хіміотерапію.
Рекомендації щодо дозування для дітей такі ж, як і для дорослих, що отримують мієлосупресивну цитотоксичну хіміотерапію.
Випадкове одноразове замороження шприців не впливає на стабільність філграстиму. Особливості поводження з лікарським засобом
Лікарський засіб за потреби розводять 5 % (50 мг/мл) розчином глюкози для інфузій. Розведення до кінцевої концентрації менше ніж 0,2 млн МО (2 мкг) / мл не рекомендується ні за яких умов. Розчин потрібно візуально перевірити перед застосуванням. Можна використовувати тільки прозорий розчин без видимих часточок.
Якщо філграстим розводять до концентрації менше 1,5 млн МО (15 мкг) / мл, потрібно додавати сироватковий альбумін людини в такій кількості, щоб кінцева концентрація становила 2 мг/мл. Наприклад, при розведенні загальної дози філграстиму менше 30 млн МО (300 мкг) до кінцевого об’єму розчину 20 мл слід додати 0,2 мл 20 % (200 мг/мл) розчину альбуміну людини.
Лікарський засіб не містить консервантів. Тому через можливий ризик мікробної контамінації шприци з філграстимом призначені тільки для одноразового застосування. Розведений 5 % розчином глюкози філграстим сумісний зі склом та низкою пластмас, зокрема з полівінілхлоридом (ПВХ), поліолефіном (співполімер поліпропілену та поліетилену) і поліпропіленом. Хімічна та фізична стабільність розведеного розчину для інфузій зберігається 24 години при температурі від 2 до 8 °С.
З мікробіологічної точки зору, лікарський засіб слід застосовувати негайно. Якщо філграстим не був введений одразу після розведення, час та умови зберігання до використання є відповідальністю користувача і зазвичай становлять не більше 24 годин при температурі від 2 до 8 °С, якщо тільки розведення не було проведено в контрольованих та валідованих асептичних умовах
Діти
Дані клінічних досліджень свідчать про те, що безпека та ефективність лікування філграстимом не відрізняються у дорослих і дітей, які отримують цитотоксичну хіміотерапію. Рекомендована доза для дітей та дорослих, що отримують мієлосупресивну цитотоксичну хіміотерапію, однакова.
Передозування
Симптоми. Дію філграстиму при передозуванні не встановлено.
Лікування. Після припинення застосування лікарського засобу кількість циркулюючих нейтрофілів зазвичай знижується на 50 % протягом 1–2 днів і потім повертається до норми протягом 1–7 днів.
Побічні реакції
Найбільш серйозні побічні реакції, які можуть виникати при лікуванні філграстимом, включають: анафілактичну реакцію, серйозні побічні реакції з боку легень (зокрема інтерстиціальну пневмонію і гострий респіраторний дистес-синдром), синдром капілярного витоку, тяжку спленомегалію / розрив селезінки, трансформацію в мієлодиспластичний синдром або лейкоз у пацієнтів з тяжкою хронічною нейтропенією, реакцію «трансплантат проти хазяїна» у пацієнтів, які перенесли алогенну трансплантацію кісткового мозку або трансплантацію стовбурових клітин периферичної крові, та серпоподібноклітинний криз у пацієнтів із серпоподібноклітинною анемією.
Найчастіше повідомляли про такі побічні реакції: гіпертермія, м’язово-скелетний біль (який включає біль у кістках, біль у спині, артралгію, міалгію, біль у кінцівках, м’язово-скелетний біль, м’язово-скелетний біль у грудній клітці, біль у шиї), анемія, блювання, нудота. У клінічних дослідженнях за участю онкологічних хворих м’язово-скелетний біль був легким або помірним у 10 % пацієнтів і тяжким у 3 % пацієнтів.
Побічні реакції, про які стало відомо за результатами клінічних досліджень і зі спонтанних повідомлень, наведено в таблиці 2. В кожній підгрупі за частотою побічні реакції розміщені в порядку зменшення серйозності.
Таблиця 2
|
Системи органів |
Побічні реакції |
|||
|
Дуже часто (≥1/10) |
Часто (≥1/100 та <1/10) |
Нечасто (≥1/1000 та <1/100) |
Рідко (≥1/10000 та <1/1000) |
|
|
Інфекції та інвазії |
Сепсис Бронхіт Інфекції верхніх дихальних шляхів Інфекції сечовивідних шляхів |
|||
|
Кров та лімфатична система |
Тромбоцитопенія Анемія e |
Спленомегаліяa Зниження гемоглобіну e |
Лейкоцитозa |
Розрив селезінкиa Серпоподібноклітинна анемія з кризом , Екстрамедулярний гемопоез |
|
Імунна система |
Гіперчутливість Гіперчутливість до лікарських засобівa Реакція «трансплантат проти хазяїна»b |
Анафілактична реакція |
||
|
Обмін речовин, метаболізм |
Зниження апетитуe Підвищення рівня лактатдегідрогенази в крові |
Гіперурикемія Підвищення рівня сечової кислоти в крові |
Зниження рівня глюкози в крові Псевдоподаграa (хондрокальциноз) Порушення водного обміну |
|
|
Психіка |
Безсоння |
|||
|
Нервова система |
Головний більa |
Запаморочення Гіпестезія Парестезія |
||
|
Судини |
Гіпертензія Гіпотензія |
Венооклюзійна хворобаd |
Синдром капілярного витокуa Аортит |
|
|
Дихальна система |
Кровохаркання Задишка Кашельa Орофарингеальний більa, e Носова кровотеча |
Гострий респіраторний дистрес-синдромa Дихальна недостатністьa Набряк легеньa Легенева кровотеча Інтерстиціальна хвороба легеньa Інфільтрація легеньa Гіпоксія |
||
|
Шлунково-кишковий тракт |
Діареяa, e Блюванняa, e Нудотаa |
Біль у роті Запорe |
||
|
Гепатобіліарна система |
Гепатомегалія Підвищення рівня лужної фосфатази в крові |
Підвищення рівня аспартатаміно-трансферази Підвищення рівня гамма-глутамілтрансферази |
||
|
Шкіра та підшкірна клітковина |
Алопеціяa |
Висипанняa Еритема |
Макулопапульозні висипи |
Шкірний васкулітa Синдром Світа (гострий фебрильний нейтрофільний дерматоз) |
|
Скелетно-м’язова система та сполучна тканина |
М’язово-скелетний більc |
М’язові спазми |
Остеопороз |
Зменшення щільності кісткової тканини Загострення ревматоїдного артриту |
|
Нирки та сечовидільна система |
Дизурія Гематурія |
Протеїнурія |
Гломерулонефрит Відхилення в аналізі сечі |
|
|
Загальний стан та місце введення |
Втомаa Запалення слизових оболонокa Гіпертермія |
Біль у грудній клітціa Більa Астеніяa Нездужанняe Периферичні набрякиe |
Реакція в місці ін’єкції |
|
|
Травми, отруєння та процедурні ускладнення |
Трансфузійна реакціяe |
|||
a Див. підрозділ «Опис окремих побічних реакцій».
b Були повідомлення про реакцію «трансплантат проти хазяїна» і летальні випадки у пацієнтів після алогенної трансплантації кісткового мозку (див. підрозділ «Опис окремих побічних реакцій» нижче).
c Включає біль у кістках, біль у спині, артралгію, міалгію, біль у кінцівках, м’язово-скелетний біль, м’язово-скелетний біль у грудній клітці, біль у шиї.
d Випадки спостерігалися в післяреєстраційний період у пацієнтів, які перенесли трансплантацію кісткового мозку або мобілізацію СКПК.
e Побічні реакції, які з більш високою частотою виникають у пацієнтів, що приймають філграстим, порівняно з частотою у групі плацебо та які пов’язані з наслідками основного онкологічного захворювання або цитотоксичної хіміотерапії.
Опис окремих побічних реакцій
Гіперчутливість
Відзначалися реакції гіперчутливості, зокрема анафілаксія, висипання, кропив’янка, ангіоневротичний набряк, задишка та гіпотензія, які розвивалися на початку або при подальшому застосуванні філграстиму під час клінічних досліджень та у післяреєстраційний період. Загалом таких реакцій було більше після внутрішньовенного застосування філграстиму. Іноді відновлення лікування супроводжувалося рецидивом симптомів, що свідчить про причинно-наслідковий зв’язок. У разі виникнення серйозних алергічних реакцій застосування філграстиму слід припинити і надалі не поновлювати.
Побічні реакції з боку дихальної системи
Під час клінічних досліджень і у післяреєстраційний період повідомляли про побічні реакції з боку легень, включаючи інтерстиціальне захворювання легень, набряк легень, легеневі інфільтрати, що іноді призводили до дихальної недостатності або гострого респіраторного дистрес-синдрому, які можуть мати летальний наслідок (див. розділ «Особливості застосування»).
Спленомегалія та розрив селезінки
При застосовуванні філграстиму були зафіксовані випадки спленомегалії та розриву селезінки. Деякі випадки розриву селезінки були летальними (див. розділ «Особливості застосування»).
Синдром капілярного витоку
Повідомляли про випадки синдрому капілярного витоку при застосуванні гранулоцитарного колонієстимулювального фактора. Зазвичай вони спостерігаються у пацієнтів із прогресуючими злоякісними захворюваннями, сепсисом, при одночасному прийомі декількох хіміотерапевтичних препаратів або при аферезі (див. розділ «Особливості застосування»).
Шкірний васкуліт
Повідомляли про випадки шкірного васкуліту у пацієнтів, які отримували філграстим. Механізм васкуліту у пацієнтів, які отримують філграстим, не з’ясований. При тривалому застосуванні шкірний васкуліт виникав у 2 % пацієнтів із тяжкою хронічною нейтропенією. Лейкоцитоз
Лейкоцитоз (кількість лейкоцитів > 50×109/л) спостерігався у 41 % здорових донорів, транзиторна тромбоцитопенія (кількість тромбоцитів < 100×109/л) після застосування філграстиму і проведення лейкаферезу спостерігалася у 35 % донорів (див. розділ «Особливості застосування»).
Синдром Світа
У пацієнтів, які одержували філграстим, виникали випадки синдрому Світа (гострий фебрильний нейтрофільний дерматоз).
Псевдоподагра (хондрокальциноз)
Повідомляли про псевдоподагру (хондрокальциноз) у онкохворих, які одержували філграстим.
Реакція «трансплантат проти хазяїна»
Повідомляли про розвиток реакції «трансплантат проти хазяїна» з летальним наслідком у пацієнтів, які застосовували Г-КСФ після алогенної трансплантації кісткового мозку (див. розділи «Фармакодинаміка», «Особливості застосування»).
Діти
Дані клінічних досліджень за участю дітей демонструють однакову ефективність та безпеку філграстиму у дорослих і дітей, які отримували цитотоксичну хіміотерапію, що свідчить про відсутність вікових відмінностей у фармакокінетиці філграстиму. Єдиною побічною реакцією, про яку постійно повідомляли, був м’язово-скелетний біль, що не відрізняється від досвіду застосування дорослим. Недостатньо даних для подальшої оцінки застосування філграстиму дітям.
Інші особливі категорії пацієнтів
Пацієнти літнього віку
Не спостерігалося жодних загальних відмінностей щодо безпеки та ефективності у осіб віком понад 65 років порівняно з дорослими особами більш молодого віку (> 18 років), які отримували цитотоксичну хіміотерапію; клінічний досвід не виявив відмінностей терапевтичної відповіді у пацієнтів літнього віку і дорослих пацієнтів більш молодого віку. Недостатньо даних для оцінки застосування філграстиму геріатричним пацієнтам за іншими затвердженими показаннями.
Пацієнти дитячого віку з тяжкою хронічною нейтропенією
Повідомляли про випадки зниження щільності кісткової тканини та остеопорозу у дітей з тяжкою хронічною нейтропенією, які отримували тривале лікування філграстимом.
Повідомлення про підозрювані побічні реакції
Повідомлення про побічні реакції після реєстрації лікарського засобу має велике значення. Це дає змогу проводити моніторинг співвідношення користь/ризик при застосуванні цього лікарського засобу. Медичним та фармацевтичним працівникам, а також пацієнтам або їхнім законним представникам слід повідомляти про усі випадки підозрюваних побічних реакцій та відсутності ефективності лікарського засобу через Автоматизовану інформаційну систему з фармаконагляду за посиланням: https://aisf.dec.gov.ua
Термін придатності. 2,5 року.
Умови зберігання. Зберігати в оригінальній упаковці при температурі від 2 °С до 8 °С. Зберігати у недоступному для дітей місці.
Несумісність
Лікарський засіб не можна розводити розчинами хлориду натрію.
Лікарський засіб не можна змішувати з іншими засобами, окрім зазначених у розділі «Спосіб застосування та дози».
Філграстим після розведення може адсорбуватися склом і низкою пластмас — цього не відбувається при розведенні способом, зазначеним у розділі «Спосіб застосування та дози».
Упаковка
По 0,5 мл (30 млн МО) у попередньо наповненому шприці, з пристроєм для безпечного введення; по 5 попередньо наповнених шприців, з пристроєм для безпечного введення у пачці.
По 0,8 мл (48 млн МО) у попередньо наповненому шприці, з пристроєм для безпечного введення; по 5 попередньо наповнених шприців, з пристроєм для безпечного введення у пачці.
Категорія відпуску. За рецептом.
Виробник. Тева Фармацевтікал Індастріз Лтд.
Місцезнаходження виробника та адреса місця провадження його діяльності. Індастріал Зона, 18, вул. Елі Хурвіц, П.О. Бокс 353, Кфар Саба, 4410202, Ізраїль.
